Zamrożony bark
mgr Mateusz Małachowski
Pierwsze opisy „zamrożonego barku” sięgają roku 1934, kiedy opisał tę dysfunkcję Codmann. Z kolei w 1945 roku Neviaser nazywał ją „unieruchomieniem barku wskutek stanu zapalnego torebki stawowej”. Obydwie formy funkcjonują do dzisiaj: „zamrożony bark”, „zapalenie torebki stawowej stawu ramiennego”. Możemy również spotkać się z takim nazewnictwem jak: PHS, zarastające zapalenie torebki stawowej. Schorzenie to dotyczy najczęściej ludzi w wieku 40-60 lat, częściej występuje u kobiet.
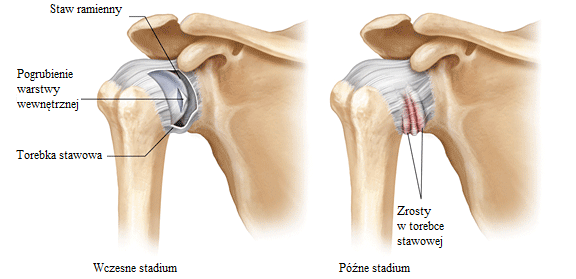
Można wyróżnić dwie postacie schorzenia: pierwotną i wtórną.
Przyczyny postaci pierwotnej są dotychczas nieznane. Dostrzega się jednak związek „zamrożonego barku” z cukrzycą.Postać wtórna najczęściej jest kojarzona z przebytym urazem, zabiegiem chirurgicznym, problemami z częścią szyjną kręgosłupa. Objawami „zapalenia torebki stawowej stawu ramiennego” są: ograniczenie ruchomości w stawie barkowym i ból barku. Objawy zależne są od fazy schorzenia.
„Zamrożony bark” określa się mianem „samoograniczającym się” i często stan ten ustępuje samoczynnie. Schorzenie to utrzymuje się u pacjenta średnio rok do półtora roku. Piśmiennictwo podaje przypadki kiedy proces taki trwał 10 lat bez całkowitego wyzdrowienia. Pomimo „samoleczenia” ,zaleca się już od pierwszej fazy wprowadzenie leczenia manualnego, fizjoterapeutycznego (leczenie zachowawcze). Fizjoterapeuta prowadzący pacjenta w I fazie powinien ocenić stan chorego, rozpocząć proces monitorowania poziomu bólu, zakresu ruchomości. Należy rozważyć, czy u pacjenta występuje zmienność intensywności objawów. Dopasować rodzaj technik manualnych, ćwiczeń, intensywność spotkań do stanu chorego i zaawansowania procesu zapalnego. W fazie II leczenie fizjoterapeutyczne staje się kluczowe w procesie powrotu do zdrowia pacjenta. Leczenie w tej fazie powinno być intensywne. Chory może dostać ćwiczenia do domu.
Z mojego doświadczenia klinicznego wynika, że okres trwania dysfunkcji jest mocno indywidualną kwestią i zależy od pacjenta. Pacjenci często w I fazie są mocno obolali, niechętnie współpracują i uczestniczą w terapii. Chcą na wszelkie możliwe sposoby chronić całą kończynę przed przypadkową, ewentualną prowokacją bólu. Zauważyłem, że w tej fazie ważne jest także wyciszanie pacjenta, tonizacja ewentualnie występującego napięcia psycho-somatycznego. Zawsze staram się zatroszczyć o wypracowanie u pacjenta myśli o perspektywie przeminięcia schorzenia. Faza ta jest też dość istotna, aby poznać podejście emocjonalne pacjenta do dysfunkcji, jak i rozpoznać reakcję jego ciała. W II fazie często stosuje już regularną terapię manualną, masaż tkanek głębokich i inne metody mięśniowo-powięziowe. Proces ten jest zazwyczaj bardzo długi, a efekty są stosunkowo niewielkie. Pacjenci bardzo często bywają zadowoleni nawet z niewielkiego efektu rehabilitacji.
Z reguły udaje mi się prowadzić pacjentów do końca, aż do III fazy, kiedy efekty terapii manualnej są kolosalne i z zabiegu na zabieg pacjent odzyskuje bardzo duży procent ruchu. W tej fazie efekt jest widoczny po nawet krótkim czasie zabiegu. Przyglądając się temu procesowi z boku, obserwator może odnieść wrażenie „odblokowania” się ruchu i nagłej, postępującej poprawie zakresu ruchu.
mgr Mateusz Małachowski