Dietoprofilaktyka raka jelita grubego
mgr Emilia Kałędkiewicz
Choroby nowotworowe stanowią obecnie drugą, po chorobach układu krążenia, przyczynę zgonów zarówno
w Polsce, jak i na świecie, a zachorowalność na nie wciąż wzrasta. Ze względu na to niezmiernie
istotna jest kwestia ich profilaktyki, która bywa ignorowana z powodu niedostatków edukacji zdrowotnej
i braku świadomości jej skuteczności. Celem niniejszej pracy jest omówienie związku między sposobem
żywienia a powstawaniem charakteryzującego się wyjątkową wrażliwością na czynniki żywieniowe raka
jelita grubego oraz podkreślenie wynikającej z owego związku istotności dietoprofilaktyki nowotworowej.

Pierwsze doniesienia o wpływie żywności i sposobu żywienia na powstawanie chorób nowotworowych zaczęły się pojawiać na początku XX wieku, kiedy to nowotwory i choroby układu krążenia zajęły miejsce popularnych dotychczas zakażeń i stały się ważną przyczyną przedwczesnych zgonów. Już w roku 1908 Williams w swojej rozprawie naukowej traktującej o chorobach nowotworowych zaobserwował istotną zależność między sposobem żywienia a występowaniem nowotworów złośliwych. Liczne badania epidemiologiczne i obserwacje różnych populacji prowadzone w ciągu kilku ostatnich dziesięcioleci pomogły przypisać konkretne zwyczaje żywieniowe do ponad 60% nowotworów występujących u mężczyzn i do ponad 40% nowotworów u kobiet. Na chwilę obecną udało się już wyróżnić ponad 500 składników żywności oddziałujących na proces karcynogenezy, a liczba czynników żywieniowych o rozpoznanym wpływie na genetyczny i epigenetyczny przebieg metabolizmu komórek i procesu apoptozy wciąż się zwiększa. Szczególnie wrażliwe na czynniki żywieniowe są nowotwory przewodu pokarmowego, w których znaczenie diety określa się na poziomie 50%, a niektóre źródła podają, że w przypadku raka jelita grubego te czynniki odpowiadają nawet za 90% zachorowań. Spożywane pokarmy i napoje, sposoby ich produkcji, przetwarzania lub konserwowania mogą wpływać na powstawanie i rozwój raka. Z tego powodu dieta odgrywa znaczącą rolę w profilaktyce nowotworowej.
Rocznie na całym świecie odnotowuje się ponad 12,5 miliona nowych zachorowań oraz ponad 7,5 miliona zgonów na choroby nowotworowe. Szacuje się, że do 2020 roku rocznie zachoruje na nie ponad 20 milionów osób, a umrze z ich powodu ponad 10 milionów osób. W skali świata najczęściej rozpoznaje się: raka płuca, sutka i jelita grubego, a główną przyczyną zgonów są: rak płuca, żołądka i jelita grubego. Jeśli jednak wszystkie nowotwory związane z przewodem pokarmowym potraktuje się jako jedną grupę, wówczas zajmą one pierwsze miejsce wśród zachorowalności i zgonów na całym świecie, tuż przed rakiem płuca. Rocznie na nowotwory przewodu pokarmowego choruje ponad 3 miliony nowych osób, a umiera z ich powodu 2,2 miliona. Na raka jelita grubego rocznie choruje ponad 1,2 miliona osób, a umiera prawie 610 tysięcy. W Polsce te liczby wynoszą 16 tysięcy zachorowań i 10 tysięcy zgonów.
Wpływ diety na powstawanie raka jelita grubego
Rak jelita grubego zajmuje trzecie miejsce wśród najczęściej występujących nowotworów na całym świecie. W 2008 roku stanowił prawie 10% wszystkich przypadków zachorowań na choroby nowotworowe. Zachorowalność na raka jelita grubego rośnie proporcjonalnie do poziomu industrializacji oraz urbanizacji i jest zdecydowanie częstsza w krajach wysoko uprzemysłowionych niż w rozwijających się. Wiąże się to z aktywnością fizyczną, sposobem odżywiania, czyli szeroko pojętym stylem życia.Zaledwie 5–10% przypadków zachorowań na raka jelita grubego wywołanych jest rozpoznanymi czynnikami genetycznymi. Zachorowania te wiążą się przede wszystkim z dwoma rodzajami gruczolakowatości rodzinnej: rodzinną polipowatością gruczolakowatą (FAP, familial adenomatous polyposis) i zespołem dziedzicznej predyspozycji do nowotworów, czyli zespołem Lyncha (HNPCC, hereditary non-polyposis colorectal cancer). Predyspozycje do zachorowania spowodowane występowaniem raka jelita grubego w rodzinie dotyczą 20% przypadków zachorowań. Innym czynnikiem mogącym wywołać raka jelita grubego jest rozwinięcie się choroby nowotworowej z nieswoistego zapalenia jelit (najczęściej z wrzodziejącego zapalenia jelita grubego lub choroby Leśniowskiego-Crohna). Czynniki zależne od żywienia odpowiadają za pozostałe przypadki zachorowań, co wiąże się z zawartymi w pożywieniu karcynogenami, które jeśli nie zostaną zmetabolizowane lub wchłonięte w jelicie cienkim, mogą bezpośrednio wpływać na komórki wyściełające jelito grube, podrażniać je i wywoływać stany zapalne, mogące prowadzić do rozpoczęcia nowotworzenia.
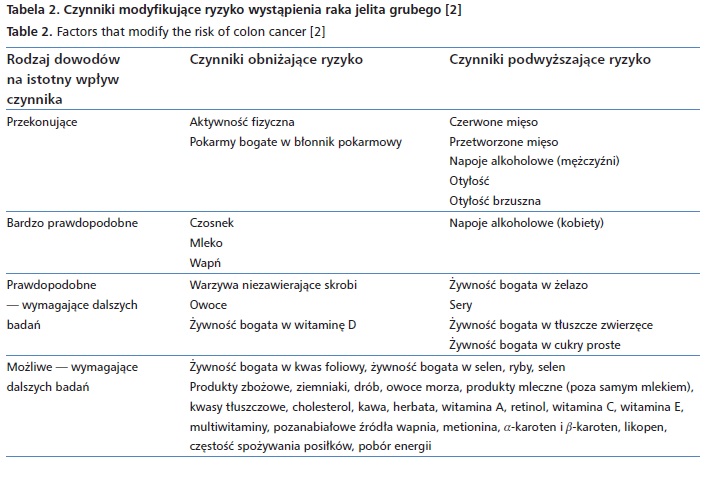
Rak jelita grubego stanowi największą grupę nowotworów złośliwych przewodu pokarmowego. Najważniejsze czynniki ryzyka zachorowania na raka jelita grubego, uznawane za przekonujące, to: spożycie czerwonego i przetworzonego mięsa, nadmierne spożycie alkoholu oraz otyłość. Czynnikami ochronnymi są w tym przypadku: żywność bogata w błonnik pokarmowy, czosnek, a także bogate w wapń mleko. Te czynniki traktuje się jako bardzo prawdopodobne, co oznacza, że większość badań klinicznych oraz epidemiologicznych i eksperymentalnych potwierdza ich znaczenie. Wciąż jednak bada się inne czynniki, które podejrzewa się o działanie rakotwórcze. W przypadku raka jelita grubego są to sery, a także żywność bogata w żelazo, tłuszcze zwierzęce i cukry proste. Czynnikami podejrzewanymi o działanie przeciwnowotworowe są natomiast warzywa niskoskrobiowe, owoce, ryby, a także żywność bogata w witaminę D. Czynniki te traktuje się jako prawdopodobne, lecz wymagające dalszych badań. Do niedawna do grupy czynników modyfikujących zachorowania i rozwój raka jelita grubego na tym poziomie istotności zaliczano żywność bogatą w kwas foliowy oraz selen, ryby i suplementy selenu. Jednak w 2010 r. po przeanalizowaniu najnowszych danych American Institute for Cancer Research (AICR) oraz World Cancer Research Fund (WCRF) wydały oficjalne oświadczenie o zmniejszeniu wiarygodności dla tych czynników i konieczności poddania ich dalszej weryfikacji. Poza wymienionymi czynnikami uważanymi za przekonujące i bardzo prawdopodobne bada się wiele innych, których działanie uznaje się za możliwe, lecz wymagające dalszych badań.
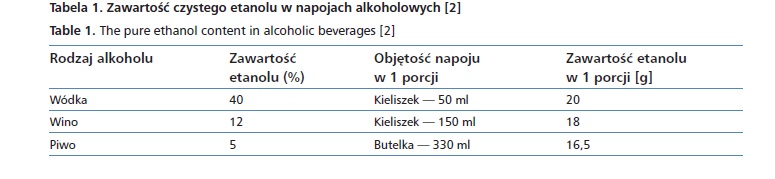
W związku z wymienionymi czynnikami ryzyka zachorowania na raka jelita grubego w dietoprofilaktyce zaleca się ograniczenie spożycia alkoholu. W tym przypadku rakotwórczy jest reaktywny metabolit alkoholu — aldehyd octowy, który może uszkadzać materiał genetyczny komórek (DNA) i zaburzać mechanizmy jego naprawy. Alkohol zmniejsza też stężenie kwasu foliowego we krwi, niezbędnego do prawidłowej syntezy DNA komórek. Kwas foliowy chroni DNA przed zmianami mogącymi prowadzić do karcynogenezy. Ponadto alkohol jest metabolizowany przez enzymy generujące wolne rodniki tlenowe. Uszkadzają one DNA komórek i zwiększają ryzyko powstania raka. Spożyciu alkoholu często towarzyszy palenie tytoniu, co powoduje silniejsze oddziaływanie na proces karcynogenezy niż oba czynniki osobno. Konsumenci dużych ilości alkoholu często stosują diety ubogie w niezbędne składniki odżywcze, co sprawia, że tkanki są bardziej podatne na czynniki rakotwórcze. U mężczyzn dzienna dawka spożywanego czystego etanolu nie powinna przekroczyć 20–30 g, u kobiet — 10–15 g. Zawartość czystego etanolu w 1 g napojów alkoholowych przedstawiono w tabeli 1.
Dietoprofilaktyka raka jelita grubego powinna również uwzględniać ograniczenie spożycia mięsa zarówno czerwonego (wołowina, wieprzowina, cielęcina), jak i mięsa innych zwierząt do 500 g w ciągu tygodnia, co odpowiada trzem umiarkowanym porcjom mięsa tygodniowo. Ponadto zaleca się unikanie mięsa smażonego, pieczonego, solonego i z dodatkiem środków konserwu jących. Znacznie korzystniejszym wyborem jest spożycie duszonej lub gotowanej porcji mięsa, tj. ryby, kurczaka czy indyka. Te ograniczenia wiążą się z faktem, że osoby jedzące codziennie czerwone mięso są trzykrotnie bardziej narażone na występowanie raka jelita grubego niż osoby jedzące czerwone mięso sporadycznie lub wcale . Mięso jest bogate w nasycone kwasy tłuszczowe, żelazo i związki powstające podczas procesu przetwarzania, a mianowicie węglowodory aromatyczne (PAH, polyaromatic hydrocarbons) i aminy heterocykliczne (HCA, heterocyclic aromatic amines) o silnych właściwościach mutagennych. Mięso przetworzone zazwyczaj zawiera również duże ilości soli i azotynów. Znaczna zawartość żelaza w czerwonym mięsie stanowi dodatkowy czynnik ryzyka zachorowania na raka jelita grubego. Ponadto częste spożywanie mięs o dużej zawartości tłuszczu może prowadzić do zwiększenia poziomu kwasów żółciowych w jelicie grubym. Kwasy żółciowe są metabolizowane przez bakterie jelitowe do kwasu deoksycholowego. Ten zaś, zgodnie z wynikami badań przeprowadzonych na szczurach, jest odpowiedzialny za powstawanie zmian nowotworowych.
Profilaktyka wrażliwych na otyłość guzów jelita grubego nakazuje także utrzymanie wskaźnika masy ciała (BMI, body mass index) w granicach 20–25 kg/m2, zaś obwodu brzucha poniżej 80 cm u kobiet i 94 cm u mężczyzn, unikając przekraczania tych granic. Zaleca się też unikania żywności i napojów o dużej zawartości energii, gdyż sprzyja to powstawaniu nadwagi i otyłości. Spożywana żywność i wypijane płyny powinny zawierać mniej niż 125 kcal w 100 g, a żywność typu fast food i żywność o kaloryczności powyżej 225 kcal należy całkowicie wyeliminować z jadłospisu. Powyższe zalecenia wiążą się z faktem, że ryzyko wystąpienia raka rośnie o 15% na każde 5 kg/m2. Wyjątkowo niebezpieczna jest otyłość brzuszna, podczas której dochodzi do otłuszczenia narządów znajdujących się wewnątrz jamy brzusznej. Ze wzrostem ryzyka wystąpienia raka jelita grubego wiążą się niektóre zaburzenia metaboliczne rozwijające się w otyłości. Istotną rolę w tych zaburzeniach odgrywa insulinooporność, do rozwoju której przyczynia się nadmiar wolnych kwasów tłuszczowych; czynnik martwicy nowotworów a (TNF-a, tumor necrosis factor a); interleukina- 2, -6, -8; leptyna; adiponektyna czy rezystyna. W wyniku nasilonego procesu lipolizy te związki dostają się do tkanek i powodują rozwój insulinooporności. Rak jelita grubego występuje częściej u chorych na cukrzycę typu 2, zwłaszcza ze współistniejącą otyłością.
Ochronne działanie błonnika pokarmowego wiąże się z wieloma aspektami. Błonnik odpowiada za zwiększenie objętości i masy kału, gdyż ma zdolność wiązania wody. Reguluje on perystaltykę jelit — frakcje rozpuszczalne, tworząc żele, zwalniają przechodzenie treści pokarmowej z żołądka do jelit, a frakcje nierozpuszczalne skracają czas pasażu jelitowego, co jest wynikiem przede wszystkim ich właściwości wiązania wody oraz mechanicznego drażnienia ścian jelita. Niektóre jego frakcje mają też właściwości odtruwające — pektyny mają zdolność do wiązania substancji toksycznych, w tym metali ciężkich, które następnie są usuwane z organizmu wraz z niestrawionymi resztkami pokarmowymi. Błonnik pokarmowy pobudza wzrost korzystnej mikroflory jelitowej, która wypiera bakterie gnilne z dolnych odcinków przewodu pokarmowego. Frakcje rozpuszczalne są rozkładane w okrężnicy w znacznie większym stopniu niż składniki nierozpuszczalne, powstają wtedy aktywne metabolity, m.in. krótkołańcuchowe kwasy tłuszczowe, które prawdopodobnie są pewnym źródłem energii oraz składników odżywczych dla błony śluzowej tego odcinka przewodu pokarmowego. Ponadto błonnik wpływa na metabolizm węglowodanów, tworząc trudno przepuszczalną błonę wyścielającą przewód pokarmowy, spowalnia wchłanianie cukrów, przez co przyczynia się do powolniejszego wzrostu stężenia glukozy we krwi. Jednocześnie włókno pokarmowe zmniejsza wydzielanie insuliny przez trzustkę podczas spożywania posiłków. Błonnik pokarmowy ma również właściwości buforujące, wiąże w żołądku nadmiar kwasu solnego oraz wpływa na wydzielanie hormonów przewodu pokarmowego (gastryna, GIP). Jest też odpowiedzialny za hamowanie łaknienia, gdyż włókno wiąże wodę i pęcznieje, przez co szybciej wywołuje uczucie sytości, nie dostarczając przy tym energii. Jest to niezwykle ważne, gdyż zachowanie prawidłowej masy ciała jest jednym z czynników mających dodatni wpływ na ochronę organizmu przed wystąpieniem raka jelita grubego.
Jednak część badań nie znajduje jednoznacznego związku między spożywaniem błonnika pokarmowego a zachorowaniem na raka jelita grubego. Jak wykazały badania epidemiologiczne przeprowadzone w latach 1992–1993 w grupie ponad 62 tysięcy mężczyzn i 70 tysięcy kobiet, dodatnią korelację pomiędzy zbyt małą ilością dostarczanego błonnika pokarmowego a zachorowaniami na raka jelita grubego zaobserwowano jedynie u osób spożywających śladowe ilości warzyw i owoców. Podobne wyniki dały wcześniejsze badania epidemiologiczne przeprowadzone wśród mieszkańcach Holandii w latach 1986–1992. Zauważono, że związek spożywania warzyw i owoców, a tym samym błonnika pokarmowego, z zachorowaniami na raka jelita grubego jest słabszy niż w przypadku stwierdzanego w badaniach klinicznych.
Przeciwnowotworowe działanie czosnku rozpatruje się z wielu punktów widzenia. Jeden z nich to działanie ajoenu (4,5,9-tritiadodeka-1,6,11-trien-9-tlenek), organicznego związku chemicznego będącego produktem rozpadu alliiny. Ajoen indukuje apoptozę i zatrzymuje proliferację leukemicznych komórek nowotworowych. Kolejne działanie przeciwnowotworowe czosnku wiąże się z wpływem zawartych w nim związków siarkowych na aktywność komórek odpornościowych, makrofagów i limfocytów T. Ponadto czosnek może działać przeciwnowotworowo wskutek swoich właściwości bakteriobójczych. Obecnie wciąż prowadzone są nowe badania mające na celu osiągnięcie wyników na poziomie wiarygodnym statystycznie, jednak rezultaty większości z nich potwierdzają związek między zmniejszeniem liczby zachorowań na raka a wzrostem spożywania czosnku. Wyniki obserwacji diety mieszkańców różnych części świata są podobne. Mieszkańcy północnych Włoch, gdzie jada się niewielkie ilości czosnku, zdecydowanie częściej chorują na raka jelita grubego, żołądka i przełyku od mieszkańców regionów południowych, w których spożycie czosnku jest większe. Istnieją jednak badania, których wyniki nie wykazały tak silnego związku między spożyciem czosnku a zachorowaniami na raka jelita grubego. Podsumowaniem badań, które przeprowadzono w latach 1955–2007 u ludzi i zwierząt, dotyczących związku między spożyciem czosnku a zachorowaniem na wybrane nowotwory złośliwe, jest analiza opublikowana na podstawie danych Food and Drug Administration wykazująca ograniczone dowody na słuszność związku spożycia czosnku z powstawaniem raka jelita grubego. Na jej podstawie wpływ spożycia czosnku na występowanie raka jelita grubego określono jako prawdopodobny, lecz ograniczony i wymagający dalszych badań.
Kolejnym produktem zmniejszającym ryzyko wystąpienia raka jelita grubego jest mleko. Takie działanie zaobserwowano u 15% badanych pijących duże ilości mleka. W grupach o największym spożyciu wapnia w żywności wykazano zmniejszenie ryzyka zachorowania o 14%. Zmniejszenie ryzyka powstania raka jelita grubego w wyniku spożywania mleka wiąże się z zawartym w nim wapniem i wieloma substancjami biologicznie czynnymi. Wapń zawarty w mleku może zapobiegać rakotwórczemu działaniu kwasów żółciowych przez tworzenie z nimi nierozpuszczalnych soli wapnia. Może również bezpośrednio oddziaływać na proces karcynogenezy przez hamowanie proliferacji komórek. Przeciwnowotworowe działanie wapnia nie dotyczy jednak wapnia przyjmowanego w formie suplementów, lecz przypisywane jest mleku i produktom mlecznym, wraz z ich mikroskładnikami, z wapniem włącznie. Przeciwne działanie zaobserwowano w większości z przeprowadzonych badań kohortowych dotyczących sera, gdyż poza znacznymi ilościami wapnia zawiera on również nasycone kwasy tłuszczowe dające odwrotny efekt. Wpływem spożycia owoców na powstawanie nowotworów złośliwych zajmowano się w wielu badaniach i analizach; 20 badań epidemiologicznych i 57 badań klinicznych wskazuje na związek między częstością spożywania owoców a procesem powstawania nowotworu. Oddziaływanie to jest szczególnie widoczne w grupie kobiet, co może mieć podłoże hormonalne lub wiązać się z faktem, że kobiety zdają bardziej szczegółowe relacje dotyczące swojego sposobu odżywiania i spożywanych produktów. Związek między spożyciem owoców a rakiem odbytu jest widoczny, lecz nie tak silny jak w przypadku raka jelita grubego. Owoce i warzywa niskoskrobiowe są źródłem witamin, błonnika pokarmowego, wielu fitochemicznych związków bioaktywnych oraz przeciwutleniaczy, takich jak karotenoidy, fenole czy flawonoidy. Wychwytują one i neutralizują wolne rodniki, a także hamują aktywność niektórych enzymów. Ponadto flawonoidy pochodzące z owoców hamują ekspresję cytochromu P450, co pomaga w metabolizmie toksyn. Trudno rozszyfrować istotność każdego składnika w ochronie przed chorobą nowotworową, lecz bardzo prawdopodobne jest, że ochronne działanie przeciwnowotworowe może być wynikiem połączonego wpływu różnych składników i wielu dróg ich działania, zaangażowanych w ochronę przed karcynogenezą.
Mimo informacji o wyższej wartości żywności ekologicznej badania naukowe jak dotąd nie potwierdzają większej zawartości przeciwutleniaczy w ekologicznie uprawianych warzywach czy owocach. Bardziej znaczący jest sposób przetwarzania warzyw i owoców, gdyż niektóre metody obróbki kulinarnej mogą zwiększać, a inne zmniejszać potencjał antyoksydacyjny żywności. Wyniki niektórych badań dowodzą, że wyciskanie jabłek w celu uzyskania soku zmniejsza w nim zawartość polifenoli o działaniu antyoksydacyjnym o około 90–97%. Inaczej jest w przypadku zawartego w skórkach winogron rosweratrolu, który po wytworzeniu wina z winogron zachowuje swoje właściwości prozdrowotne. Ważny jest też sposób dostarczania przeciwutleniaczy do organizmu. b-karoten ma bardzo korzystne właściwości w profilaktyce nowotworowej, jednak tylko jeśli pochodzi z owoców lub warzyw. Natomiast duże dawki b-karotenu w postaci suplementów diety mogą być niebezpieczne i wywołać skutek odwrotny do zamierzonego. Podobnie dzieje się w przypadku flawonoidów — najpewniejsze i najbezpieczniejsze korzyści przynosi regularne spożywanie ich w formie naturalnej, czyli w postaci warzyw i produktów roślinnych.
Istnieje również związek między zachorowaniami na raka jelita grubego a spożywaniem żywności bogatej w foliany i selen. Foliany odgrywają istotną rolę w syntezie, naprawie i metylacji DNA. Mają one również zdolność do zmniejszania namnażania się wirusa brodawczaka ludzkiego (HPV, human papilloma virus) w komórkach. Co istotne, zawartość folianów występujących w żywności jest silnie związana z zawartością w niej błonnika.
Selen chroni natomiast przed stresem oksydacyjnym, gdyż jest odpowiedzialny za wygaszanie reakcji wolnorodnikowych, a także za wspomaganie chroniących przed nimi układów enzymatycznych. Ponadto przypisuje mu się możliwość stabilizacji układu immunologicznego. Niedobory tego pierwiastka wpływają na osłabienie aktywności enzymów biorących udział w detoksykacji, co może być czynnikiem ryzyka w chorobach nowotworowych. Równocześnie guzy charakteryzujące się opornością cytostatyczną mogą być bardziej podatne na chemioterapię po podaniu odpowiedniej dawki selenu. Dodatkowo selen bardzo pozytywnie oddziałuje na zespół zmęczenia często występujący podczas leczenia chorób nowotworowych.
Wpływ spożycia ryb na ryzyko raka jelita grubego analizowano w 19 badaniach epidemiologicznych i 55 badaniach klinicznych. Biologicznie prawdopodobny wydaje się ochronny wpływ długołańcuchowych kwasów omega-3 na ryzyko powstawania nowotworu, jednak badania jednoznacznie tego nie potwierdzają. Wiąże się to z faktem, że ryby są bogate w selen oraz witaminę D i trudno stwierdzić, czy przed rakiem chronią ryby same w sobie, czy te właśnie przeciwutleniacze. Wpływ samej witaminy D na zmniejszanie ryzyka powstawania raka jelita grubego również nie jest jednoznaczny, gdyż z jednej strony większość badań go potwierdza, z drugiej zaś nie wyjaśniono, w jakim stopniu ta ochronnie działająca witamina pochodzi z pożywienia, a w jakim z syntezy pod wpływem światła słonecznego. Korzystne działanie tłuszczu rybiego ma swoje odzwierciedlenie na mapie obrazującej występowanie nowotworów na kuli ziemskiej — odsetek zachorowań na raka jelita grubego jest bardzo mały w krajach, w których spożywa się duże ilości ryb, czyli w krajach skandynawskich czy w Japonii. Czynniki modyfikujące ryzyko wystąpienia raka jelita grubego zebrano w tabeli 2.
Zalecenia dotyczące profilaktyki raka jelita grubego można ująć w kilku punktach
Opisane związki między składnikami diety a występowaniem raka jelita grubego należy uwzględniać przy zmianie trybu życia i profilaktyce nowotworowej. Modyfikacja ta ma na celu dążenie do włączenia do diety pokarmów o działaniu przeciwnowotworowym i rezygnacji z substancji o działaniu rakotwórczym. Na podstawie dostępnych danych dotyczących potencjału przeciwnowotworowego diety lekarze i dietetycy powinni propagować schematy diety optymalnej, która poza dostarczeniem do organizmu wszystkich niezbędnych składników odżywczych, witamin i soli mineralnych, będzie zawierać przeciwutleniacze, probiotyki, prebiotyki i wszelkie substancje wzmacniające układ odpornościowy, co pomoże w jego sprawnym działaniu w walce z wolnymi rodnikami i w zapobieganiu chorobom nowotworowym.
mgr Emilia Kałędkiewicz